都是貪嘴惹的禍!一不小心就吃進了醫院ICU
隨著各行各業復工復產,各種聚會聚餐也多了起來,更有不少市民開啟了“報復性吃喝”模式。這不,近期就有人因此而“中招”。
據4月15日中國寧波網報道,在寧波工作的從女士回了趟老家探親,其間,她禁不住大魚大肉的誘惑,放開肚子大快朵頤了兩天后便出現了腹痛、惡心、嘔吐等癥狀。到醫院就診后,醫生根據腹部CT檢查和血液化驗結果診斷為急性胰腺炎,而她抽出的血液并不是鮮紅色,而是呈牛奶色,是典型的“乳糜血”。
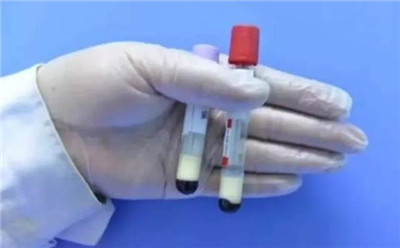
經化驗,從女士血液中的甘油三酯數值高達21.63mmol/L,約為正常上限值10倍!經充分評估病情后,醫生決定將她轉入ICU(重癥醫學科)接受血漿置換治療。經過綜合治療后,從女士的甘油三酯化驗值已下降至4.19 mmol/L,病情已逐漸好轉。
不得不說,“報復性吃喝”享受了口福,卻讓健康付出了代價,實在是得不償失。接下來,醫學科普在線和大家分享一個話題——吃出來的急性胰腺炎。
什么是急性胰腺炎?
急性胰腺炎是消化系統常見的危重疾病,發病率逐年上升,病情可輕可重。其中重癥急性胰腺炎的病情非常兇險,可能會造成胰腺壞死,并發多臟器功能衰竭,甚至導致患者死亡,病死率可高達55%,已成為嚴重危及我國人民健康和生命的重大疾病之一。
胰腺是人體一種重要的消化器官,它分泌的胰液有消化蛋白質、脂肪和糖的功能,我們每天所吃的食物都需要胰液中的胰酶參與消化。一般情況下,我們在進食后,大腦會發出指令,指揮胰腺分泌胰液,胰液會直接通過十二指腸流入小腸,參與食物的消化,而不會對胰腺本身造成傷害。
當多種病因導致胰酶被激活,胰酶對胰腺本身就會進行消化,使胰腺發生炎癥、水腫、甚至出血壞死,從而引起一系列化學性炎癥和全身反應,相當于胰腺被自己慢慢“吃掉”。
急性胰腺炎有什么表現?
急性胰腺炎最常見的表現是腹痛,具體來說,是一種急性發作、持續而劇烈的上腹部疼痛,可放射至背部、胸部和左側腹部,但腹痛的程度與病情嚴重程度缺乏相關性,常伴有腹脹、惡心、嘔吐等表現。
此外,根據誘因和嚴重程度的不同,患者還可能會出現發熱、黃疸、呼吸困難、甚至休克等癥狀。
急性胰腺炎有哪些病因?
急性胰腺炎的病因比較復雜,膽結石、酗酒、暴飲暴食、高脂血癥、藥物(如激素及硫唑嘌呤等)、外傷等因素均可誘發,膽石癥仍是我國急性胰腺炎的主要病因。急性胰腺炎與飲食關系比較密切,尤其節假日期間常常大吃大喝、高脂肪高蛋白飲食更容易誘發急性胰腺炎,特別是膽結石和高脂血癥患者。
在此要特別強調的是,近年來,隨著我國人民生活水平的提高和飲食結構的改變,高甘油三脂血癥性胰腺炎日漸增多,且呈年輕化、重癥化趨勢,需引起大家足夠的重視。
正常人血液中甘油三酯的含量不超過1.71 mmol/ L,發生急性胰腺炎的風險較低;超過5.65 mmol/ L后,發生急性胰腺炎的風險會逐漸增加;一旦超過11.3 mmol/L時,就會形成乳糜血,俗稱“牛奶血”,就像上文報道中提到的那位女士一樣,極易發生急性胰腺炎。所以高脂血癥的患者,一日三餐,一定要悠著點吃。
急性胰腺炎如何治療?
總的來說,急性胰腺炎一般需要住院治療。如果暴飲暴食,大量飲酒后出現劇烈腹痛,需要禁止飲食并盡快就診,以免延誤治療時機,造成嚴重不良后果。
到醫院就診后,醫生會根據急性胰腺炎的病因和病情,選擇不同的治療方案。除了內科藥物治療以外,還可能需要進行微創治療,如ERCP膽總管取石術。
經歷了疫情的嚴峻考驗之后,相邀舉杯,盡情享受舌尖上的美味,心情完全可以理解。但大家還是要注重合理規律飲食,切勿暴飲暴食、胡吃海喝,一定要警惕各種消化系統疾病尤其是急性胰腺炎的發生。在此,醫學科普在線提醒大家,佳肴雖可口,不宜過度;美酒雖醉人,適可而止。

